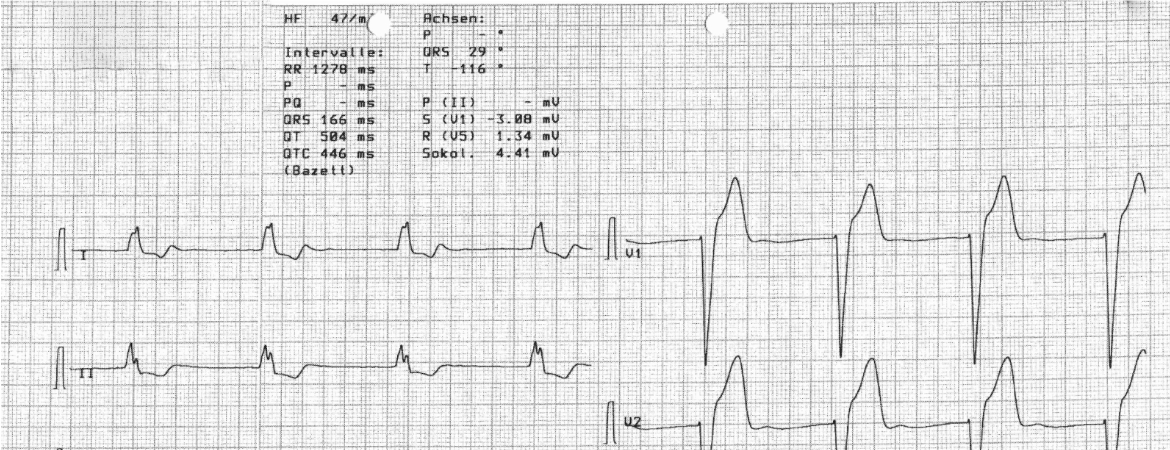
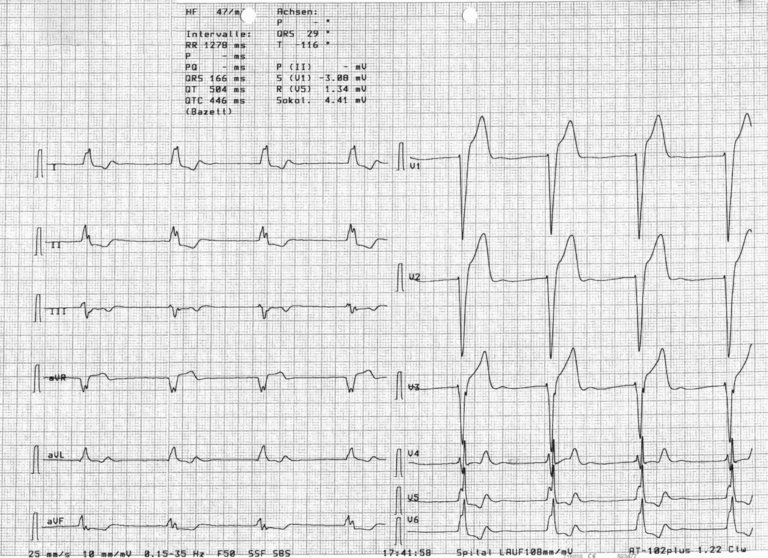
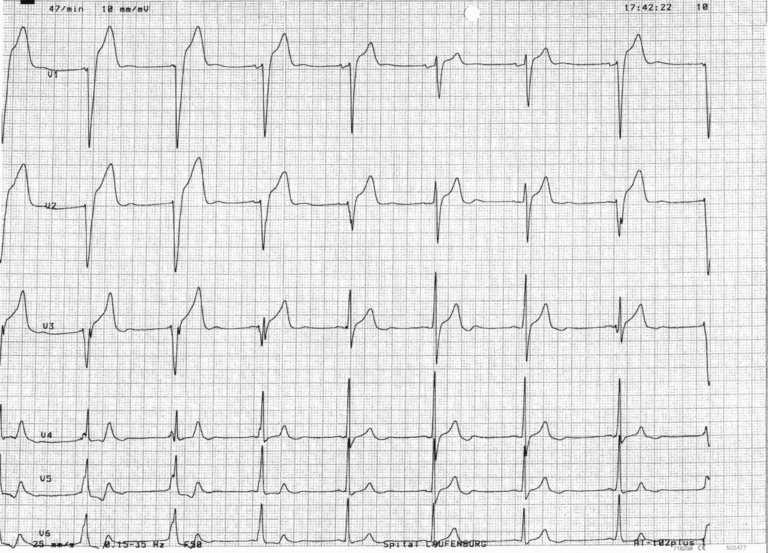
Da wir in der Nacht an keine Informationen über die Vorgeschichte des Patienten gelangen konnten, stellte sich die Frage der Korrelation zwischen einer Fentanyl-Überdosierung und der Bradykardie mit besagtem idioventrikulären Ersatzrhythmus.
Fentanyl ist ein µ-Opioid-Rezeptor-Agonist mit einer 100-mal stärkeren Wirkung als Morphin. Als lipophiles Medikament kann es die Blut-Hirn-Schranke gut überwinden und sammelt sich in fetthaltigem Gewebe an. Die transdermale Absorption ist von multiplen Faktoren wie der Hauttemperatur und der Dicke der Subcutis abhängig. Auch geht die transdermale Applikation von Fentanyl mit einer Depotwirkung der Haut einher, die zu einer weiteren Ausschüttung des Medikamentes auch nach Entfernung des Pflasters führt. Abhängig von der vorherigen Applikationsdauer und dem daraus resultierenden Depot führt dies zu einer Halbwertszeit von 16 bis 25 Stunden, ein «steady state» wird nach etwa 144 Stunden erreicht. Somit können Wirkungen und Nebenwirkungen auch Stunden nach Entfernung des Pflasters noch bestehen [2, 3, 4].
Die häufigsten Nebenwirkungen von Fentanyl sind Übelkeit, Erbrechen, Obstipation, Somnolenz, Schwindel und Kopfschmerzen. Bei einer Opioidintoxikation führend sind Vigilanzminderung, Atemdepression, Miosis, Hypothermie, Hypotonie und Bradykardie [3, 6].
Eine Bradykardie kann insbesondere bei schneller intravenöser Applikation beobachtet werden, wobei sich ein erniedrigter Sympathiko- und erhöhter Parasympathikotonus zeigen. Der genauere Wirkmechanismus von Fentanyl auf das Herz wird mittels seiner Wirkung an den µ-Opioid-Rezeptoren kardialer vagaler Neuronen im Nucleus ambiguus erklärt, der so zu einer Reduktion der GABAergen Neurotransmission an den kardialen vagalen Neuronen führt. Dadurch kommt es zu einer Steigerung der parasympathischen Aktivität und somit zu einer Senkung der Herzfrequenz [2, 5].
Die Therapie einer Opiatintoxikation ist abhängig vom Zustand des Patienten, insbesondere von der Atemfrequenz und der Sauerstoffsättigung im Blut, aber unabhängig von der eingenommenen Substanz. Allfällig noch vorhandene Opioidpflaster sollten entfernt werden.
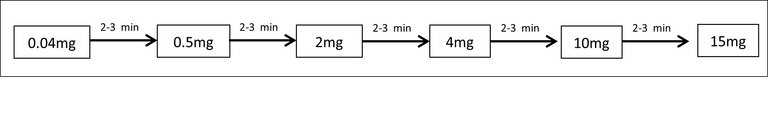
Der primäre Fokus des Akutmanagements liegt auf der Sicherstellung einer adäquaten Ventilation und damit Oxygenation in Form von Sauerstoffgabe mittels Beutelbeatmung oder auch Intubation. Naloxon, das Antidot für Opioide, stellt den nächsten Schritt dar. Liegt eine insuffiziente Oxygenierung vor, erfolgt zu Beginn die Applikation von 0,04 mg intravenös. Sofern keine Besserung der Klinik innert zwei bis drei Minuten eintritt, wird in diesem Intervall die Dosis schrittweise erhöht, wie in Abbildung 3 dargestellt. Sollte damit die gewünschte klinische Besserung, insbesondere von Ventilation/Oxygenation, erzielt werden können, muss bedacht werden, dass die Wirkung nach max. 90 Minuten nachlässt, also deutlich früher als die Wirkdauer der meisten Opioide bei Intoxikation. Somit muss die Notwendigkeit einer repetitiven Gabe oder einer Verabreichung mittels Perfusor evaluiert werden. Sollte auch nach einer Gabe von 15 mg Naloxon keine klinische Besserung eintreten, sollte eine Reevaluation der Diagnose erfolgen. Insgesamt sollte der Patient für vier bis sechs Stunden nach der letzten Naloxondosis überwacht werden. Ist der Patient initial stabil und ist keine Applikation von Naloxon notwendig, wird eine Beobachtungszeit von mindestens acht Stunden empfohlen. Danach kann eine Entlassung bei spontan wachem Patienten mit stabilen normalen Vitalparametern erwogen werden [6].
Im ambulanten Setting ist vor Verschreibung von Opioiden aufgrund der potentiell schwerwiegenden Nebenwirkungen eine ausführliche Patientenedukation besonders wichtig. Dazu gehört jedoch nicht nur die naheliegende Erläuterung der Indikation und möglicher Nebenwirkungen, sondern auch eine Aufklärung über die Gefahren, zu denen die eigenständig initiierte Behandlung mittels vorrätiger Medikamente beim Patienten selbst oder bei anderen Personen führen kann (Diversion) [7]. Zu beachten ist sicherlich auch, dass im Gegensatz zu Tabletten oder intravenös verabreichten Medikamenten ein Pflaster eine weniger gebräuchliche Darreichungsform darstellt und daher die Gefahr besteht, dass dieses von Patienten weniger als Medikament wahrgenommen wird.