EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 44
support@swisshealthweb.ch
www.swisshealthweb.ch
Publié le 21.12.2022
La rhino-neurochirurgie endoscopique endonasale est utilisée pour un grand nombre de tumeurs de la base du crâne grâce à des méthodes de résection modernes et à des techniques perfectionnées de recouvrement des défects.

| Tableau 1: Pathologies les plus fréquentes de la base centrale du crâne par région anatomique et méthodes endoscopiques endonasales d’accès et de reconstruction les plus couramment utilisées | ||||
| Région antérieure de la base centrale du crâne | Pathologie typique* | Accès endoscopique endonasal à la base du crâne# | Procédures de reconstruction endonasal pédiculé et vascularisé [13, 16–18] | |
| Sinus frontal jusqu’aux artères ethmoïdales antérieures, fosse olfactive, insertion du septum nasal et crista galli [8–10] | Axe sagittal | Méningiome+ Rhinoliquorrhée antérieure§ Esthésioneuroblastome+ | Phase nasale: Ethmoïdectomie uni- ou bilatérale, évtl. turbinectomies, évtl. résection du septum, évtl. résection de la paroi médiale de l’orbite, évtl. décompression de l’apex orbitaire Phase ostéodurale: Transfrontal, transbasal (combiné), transcribriforme (endoscopique) | Extranasal: Lambeau transfrontal péricrânien (PCF) Intranasal: Cornet nasal moyen Antérieur pédiculé / paroi nasale latérale (lambeau de Hadad-Bassagaisteguy 2) Antérieur pédiculé / cornet nasal inférieur (AITF) Nasoseptal (lambeau de secours modifié) Lambeau de rotation inversé (selon Caicedo) |
| Axe coronal | Papillome inversé Carcinome sino-nasal+ | |||
| Région médiane de la base centrale du crâne | ||||
| Planum sphénoïdal, sillon chiasmatique, tubercule sellaire jusqu’au plancher de la selle turcique [8–10] | Axe sagittal | Adénome hypophysaire+ Méningiome+ Kyste de la poche de Rathke Craniopharyngiome Gliomes de l’axe hypothalamo-optique Tumeurs des cellules germinales suprasellaires | Phase nasale: Transsphénoïdal, transseptal (sans turbinectomie), septectomie postérieure, évtl. ethmoïdectomie Phase ostéodurale: Transplanaire, transtuberculaire, transsellaire, décompression médiale du canal optique et/ou de l’apex orbitaire | Extranasal: Lambeau transfrontal péricrânien (PCF) Intranasal: Postérieur pédiculé / paroi nasale médiale (lambeau nasoseptal de Hadad-Bassagaisteguy) unilatéral / bilatéral (selon Janus) Postérieur pédiculé / paroi nasale latérale (selon Carrau-Hadad) Postérieur pédiculé / cornet nasal inférieur (PPITF) Nasoseptal (lambeau de secours modifié) Cornet nasal moyen Lambeau de rotation inversé (selon Caicedo) |
| Axe coronal | Méningiome+ | |||
| Région parasellaire de la base centrale du crâne | ||||
| Sinus caverneux, apex orbitaire [8–10] | Axe sagittal | Méningiome+ Adénome hypophysaire+ Carcinome sino-nasal+ | ||
| Cavum de Meckel, récessus latéral du sinus sphénoïdal et fosse infratemporale [8–10] | Axe coronal | Rhinoliquorrhée postérieure§ Schwannome du trijumeau | Phase nasale/ostéodurale Antrotomie médiale (maxillectomie médiale), transptérygoïdien, infratemporal | Extranasal: Transptérygoïdien (fascia temporo-pariétal) Intranasal: Postérieur pédiculé / paroi nasale médiale (lambeau nasoseptal de Hadad-Bassagaisteguy) |
| Région postérieure de la base centrale du crâne | ||||
| Plancher du sinus sphénoïdal, clivus supérieur, moyen et inférieur, pointe du rocher et jonction crânio-cervicale [8–10] | Axe sagittal | Chordome Ecchordosis physaliphora Pathologies de la jonction crânio-cervicale | Phase nasale: Transsphénoïdal, transseptal (sans turbinectomie), septectomie postérieure, infra-sphénoïdal, trans-ptérygoïdien, section épipharynx-raphé Phase ostéodurale: Trans-clivus, trans/sous-foramen déchiré, trans-pointe du rocher, trans-arc de l’atlas, transodontoïde (axe) | Intranasal: Postérieur pédiculé / paroi nasale médiale (lambeau nasoseptal de Hadad-Bassagaisteguy) Postérieur pédiculé / paroi nasale latérale (selon Carrau-Hadad) Postérieur pédiculé / cornet nasal inférieur (PPITF) Plancher nasal (NFPF) Nasopharyngé pédiculé |
| Axe coronal | Granulome à cholestérine Chondrosarcome | |||
| * Ce tableau énumère les pathologies les plus fréquentes et ne prétend pas à l’exhaustivité. # Pour chaque région de la base du crâne, il existe des voies d’abord transcrâniennes bien établies, avec lesquelles le bénéfice et les risques de l’accès endoscopique alternatif doivent être mis en balance. + Ces pathologies ont un caractère infiltrant et peuvent impliquer plusieurs compartiments à la fois. § Rhinoliquorrhée idiopathique, post-traumatique ou structurelle due à une méningo-(encéphalo)-cèle. AITF: «anterior pedicled inferior turbinate flap»; NFPF: «nasal floor pedicled flap»; PCF: «pericranial flap»; PPITF: «posterior pedicled inferior turbinate flap». | ||||
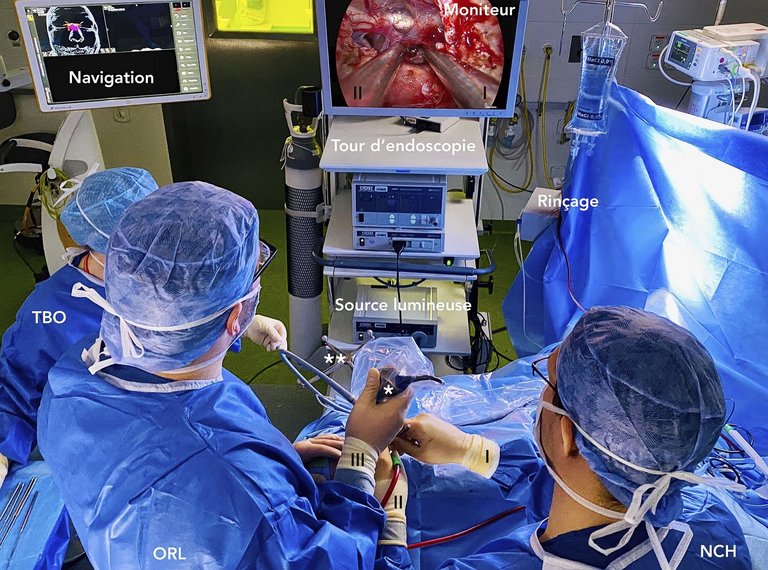
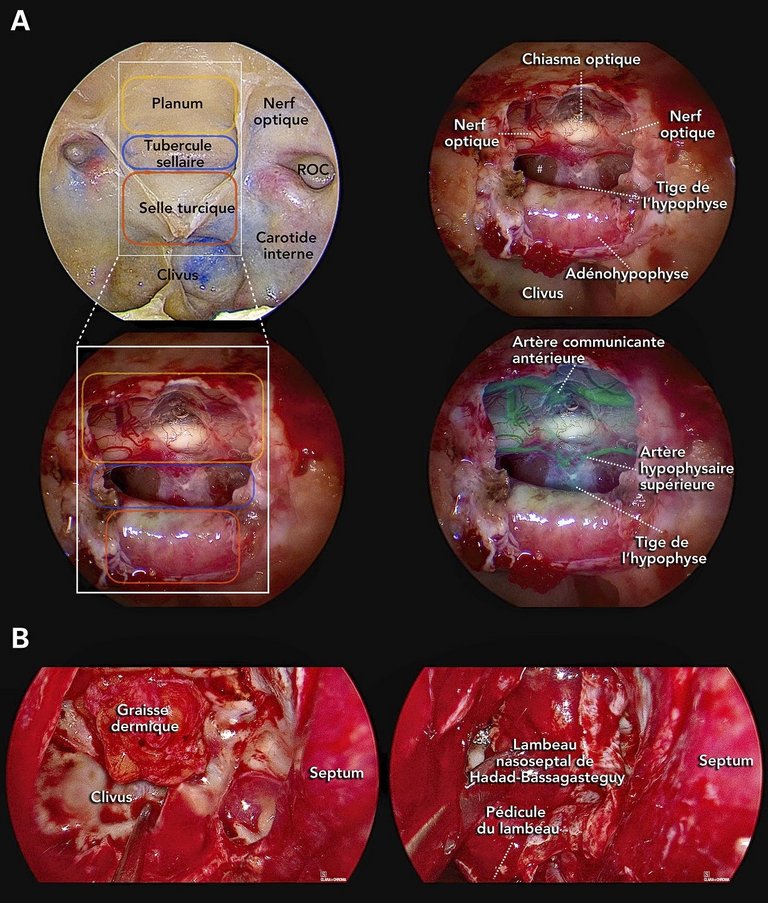
| Tableau 2A: Suivi postopératoire et suivi à moyen et long terme recommandés pour les pathologies les plus fréquentes de la base centrale du crâne | ||||||
| Prise en charge rhino-neurochirurgicale des pathologies de la région antérieure de la base du crâne* | ||||||
| Population | Discipline principale# | Suivi radiologique# | Suivi rhinologique# | Endoscopie flexible systématique# | Biopsies# | |
| Rhinoliquorrhée§ [7, 22] | Pédiatrique et adulte | ORL / neurochirurgie | IRM unique après 3 mois | Toilette nasale postopératoire: une à plusieurs fois si nécessaire pour éliminer les croûtes, les odeurs nasales et les inflammations Contrôles de suivi réguliers concernant: synéchies, nécroses du lambeau, mucocèles, perforation du septum En cas de tumeurs: bilan ORL complet et test olfactif; en cas d’atteinte des ganglions lymphatiques, échographie du cou en option | Endoscopie ciblée possible | Pas nécessaire En cas de suspicion de récidive: test de la bêta-2-transferrine |
| Papillome inversé [7, 22, 26] | Adulte | ORL | IRM la 1ère année: tous les 3–4 mois, la 2e année: tous les 4–6 mois, puis tous les 6–12 mois jusqu’à la fin de la 5e année au moins Exception: papillome inversé septal complètement réséqué | La 1ère année: tous les 3–4 mois, la 2e année: tous les 4–6 mois, ensuite tous les 6–12 mois | En cas de suspicion de récidive, souvent en cas de lésions réséquées de manière incomplète au cours des 2 premières années | |
| Esthésio-neuroblastome+ [7, 22, 29, 30] | Adulte | Neurochirurgie / ORL | Les 2 premières années: tous les 3 mois, puis jusqu’à la fin de la 5e année au moins: tous les 4–6 mois | En cas de suspicion de récidive | ||
| IRM/TDM après 3 mois, puis jusqu’à la fin de la 2e année: tous les 1–3 mois; puis jusqu’à la fin de la 5e année au moins: tous les 4–6 mois TDM/TEP en cas de métastases | ||||||
| Carcinomes sino-nasaux+ [7, 22, 23, 28, 29] | Adulte | ORL | ||||
| * Ce tableau énumère les pathologies les plus fréquentes et ne prétend pas à l’exhaustivité. + Ces pathologies ont un caractère infiltrant et peuvent impliquer plusieurs compartiments à la fois. # Les recommandations de contrôles de suivi énumérées ici se basent sur les preuves existantes. Les contrôles de suivi à long terme peuvent être effectués par des spécialistes installés en cabinet/internistes généralistes/médecins de premier recours en tenant compte de la situation individuelle du patient/du diagnostic et en étroite concertation avec le spécialiste de la base du crâne et l’endocrinologue qui suivent la patiente ou le patient à l’hôpital central. § Rhinoliquorrhée idiopathique, post-traumatique ou structurelle due à une méningo-(encéphalo)-cèle. IRM: imagerie par résonance magnétique (neurocrâne, sinus paranasaux, si nécessaire spécifiquement orbite et base du crâne, ou selle turcique); ORL: otorhinolaryngologie; TDM: tomodensitométrie (neurocrâne, sinus paranasaux, si nécessaire spécifiquement orbite et base du crâne); TEP: tomographie par émission de positons. | ||||||
| Tableau 2B: Suivi postopératoire et suivi à moyen et long terme recommandés pour les pathologies les plus fréquentes de la base centrale du crâne | ||||||
| Prise en charge interdisciplinaire des pathologies de la région médiane, parasellaire et postérieure de la base centrale du crâne* | ||||||
| Population | Discipline principale# | Suivi radiologique# | Suivi rhinologique# | Suivi endocrinologique# | Suivi ophtalmologique# | |
| Adénome hypophysaire non sécrétant+, kyste de la poche de Rathke [1, 25] | Adulte, rarement pédiatrique | Neurochirurgie / endocrinologie | IRM sellaire après 3 mois, puis tous les ans ou tous les 2–3 ans selon les résultats | Toilette nasale postopératoire: une à plusieurs fois si nécessaire pour éliminer les croûtes, les odeurs nasales et les inflammations Contrôles de suivi réguliers concernant: synéchies, nécroses du lambeau, mucocèles, perforation du septum En cas d’interventions au niveau du clivus inférieur et de la jonction crânio-cervicale, contrôle concernant: dysfonction de l’épipharynx, insuffisance vélopalatine | En cas de contact avec l’hypophyse / la tige hypophysaire: le 7e jour postopératoire (en ambulatoire): contrôle clinique et contrôle de laboratoire des électrolytes en ce qui concerne le SIADH et le diabète insipide 2–4 semaines après l’opération: contrôle clinique et de laboratoire, puis après 3, 6 et 12 mois, puis annuellement En cas d’adénomes hypophysaires sécrétants: les contrôles cliniques et de laboratoire sont primordiaux En cas d’atteinte hypothalamique: contrôle du poids, test neurocognitif Chez les patients pédiatriques: croissance et son contrôle, développement pubertaire, comportement alimentaire, développement cognitif | En cas de contact avec le chiasma optique ou le nerf optique: la 1ère année: après 4–6 semaines, puis tous les 3–6 mois, puis tous les 6–12 mois par examen du champ visuel et de l’acuité visuelle, TCO et examen du fond d’œil En cas d’infiltration de l’apex orbitaire / de l’orbite: en plus, 4–6 semaines après l’opération, puis tous les 6 à 12 mois: contrôle de l’oculomotricité (orthoptie) et de la position du globe oculaire (en- et exophtalmie) |
| Adénome hypophysaire sécrétant (par ex. prolactinome, acromégalie, maladie de Cushing)+ [1, 25] | Adulte | Endocrinologie / neurochirurgie | IRM sellaire après 3 mois, puis en fonction de l’évolution clinique et de laboratoire ainsi que du traitement médicamenteux | |||
| Méningiomes de la base du crâne+ | Adulte | Neurochirurgie | Grade I de l’OMS: IRM après 3 mois, puis tous les ans jusqu’à la fin de la 5e année, ensuite tous les 2–3 ans Grade II ou III de l’OMS après radiothérapie: IRM après 3 mois, puis tous les 6 mois jusqu’à la fin de la 5e année, ensuite tous les ans | |||
| Craniopharyngiome, gliomes de l’axe hypothalamo-optique, tumeurs des cellules germinales suprasellaires [21] | Pédiatrique et adulte | Neurochirurgie / endocrinologie | IRM la 1ère année: tous les 3 mois, puis tous les 6 mois jusqu’à la fin de la 5e année, ensuite tous les ans | |||
| Schwannome du trijumeau [24], granulome à cholestérine | Adulte | Neurochirurgie / ORL | IRM après 3 mois, puis tous les ans jusqu’à la fin de la 5e année, ensuite tous les 2–3 ans | |||
| Chordome+ [27], Ecchordosis physaliphora | Adulte et pédiatrique | Neurochirurgie / pédiatrie | ||||
| Chondrosarcome+ [7, 22, 28, 29] | Adulte et pédiatrique | Neurochirurgie / ORL / pédiatrie | IRM jusqu’à la fin de la 2e année: tous les 3 mois, puis jusqu’à la fin de la 3e année: tous les 4 mois, puis jusqu’à la fin de la 5e année: tous les 6 mois, ensuite tous les ans | |||
| * Ce tableau énumère les pathologies les plus fréquentes et ne prétend pas à l’exhaustivité. + Ces pathologies ont un caractère infiltrant et peuvent impliquer plusieurs compartiments à la fois. # Les recommandations de contrôles de suivi énumérées ici se basent sur les preuves existantes. Les contrôles de suivi à long terme peuvent être effectués par des spécialistes installés en cabinet/internistes généralistes/médecins de premier recours en tenant compte de la situation individuelle du patient/du diagnostic et en étroite concertation avec le spécialiste de la base du crâne et l’endocrinologue qui suivent la patiente ou le patient à l’hôpital central. IRM: imagerie par résonance magnétique (neurocrâne, sinus paranasaux, si nécessaire spécifiquement orbite et base du crâne, ou selle turcique); OMS: Organisation mondiale de la santé; ORL: otorhinolaryngologie; SIADH: syndrome de sécrétion inappropriée d’hormone antidiurétique; TEP: tomographie par émission de positons. | ||||||

Publié sous la licence du droit d'auteur.
"Attribution - Non-Commercial - NoDerivatives 4.0"
Pas de réutilisation commerciale sans autorisation..
See: emh.ch/en/emh/rights-and-licences/